Как правило, в бланках лабораторных анализов наряду с измеренным у пациента значением параметра приводится и диапазон значений, который многие непосвященные
воспринимают как «норму» и успокаиваются, если значение параметра вписалось в заданный диапазон.
Чаще всего так делают те, кто сам назначает себе лабораторные анализы — то ли в поисках объяснения своих недомоганий, то ли в качестве своеобразного самопровозглашенного чек-апа (check-up).
Да, грубейшие нарушения вы так не пропустите. Но более тонкие вещи вполне могут ускользнуть от вашего внимания и понимания. Все-таки высшее медицинское образование, 2 года ординатуры и последующие годы работы — «это вам не халам-балам».
Если это время не потрачено бездарно, то оно дорогого стОит. В том числе и умение толковать результаты лабораторных анализов, и понимание того, что за этими цифрами в реальности стоИт.
Самая главная мысль в толковании лабораторных анализов: анализы не «висят в воздухе» и не живут в вакууме. Они всегда рассматриваются в контексте клинической ситуации, лишь как фрагмент реальности, вписанный в общую картину.
Именно поэтому нет глубокого смысла в том, чтобы присылать в комментариях выдержки из анализов — «посмотрите, как там у меня….». Не занимайтесь профанацией сами и не побуждайте ею заниматься меня или другого врача.
Мне (или другому врачу) нужно будет выяснить у вас немало деталей, прежде чем я возьмусь за трактовку ваших анализов (или иных результатов диагностики).
Для этого, собственно, и существуют консультации врачей. Если же вас устраивает фельдшерский подход к делу — ну, фельдшера у нас тоже, если что, в здравоохранении есть.
Наверное, самые классические примеры — это креатинин и холестерин (больше даже холестерин ЛПНП, как самый значимый в патогенезе атеросклероза показатель). Передо мной бланк лабораторных анализов.
Для холестерина ЛПНП указан референтный интервал (который неправильно называют иногда «норма») 0,0-3,0 ммоль/л.
Посмотрит на такой референтный интервал пациент с ишемической болезнью сердца (ИБС) и на значение ХС ЛПНП скажем, 2,1 ммоль/л — и подумает: «всё у меня хорошо, холестерин ЛПНП нормальный». Но это совершенно не так.
Для пациента с ИБС оптимальный уровень ХС ЛПНП — менее 1,4 ммоль/л и снижение не менее чем на 50% от исходного уровня (надо удовлетворить обоим условиям).
Т.е. референтный интервал в данном случае столь широк, что поглощает оптимальные значения для ХС ЛПНП сразу для четырех категорий людей по уровню сердечно-
сосудистого риска: (очень высокий — менее 1,4 ммоль/л, высокий — менее 1,8 ммоль/л, умеренный — менее 2,6 ммоль/л и низкий — менее 3,0 ммоль/л).
С креатинином история похожая, но со своей спецификой. В лабораторном бланке указан референтный интервал 50,4-98,1 мкмоль/л.
Проблема в том, что «нормальный» уровень креатинина зависит от пола и возраста: например, для молодого мужчины нормально иметь более высокий уровень креатинина,
чем для пожилой женщины — это связано с тем, что уровень креатинина зависит не только от фильтрационной способности почек, но и от мышечной массы, которая у молодого мужчины, понятное дело, выше.
Когда этот мужчина станет пожилым мужчиной — для него «нормальным» станет уже другой уровень креатинина, поменьше.
Для таких расчетов существуют специальные калькуляторы, учитывающие пол, возраст и уровень креатинина. Вот например один из таких калькуляторов:
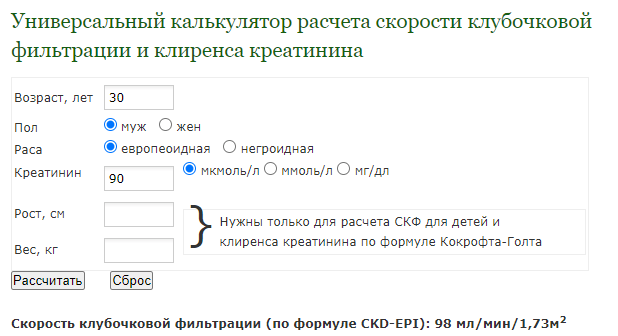
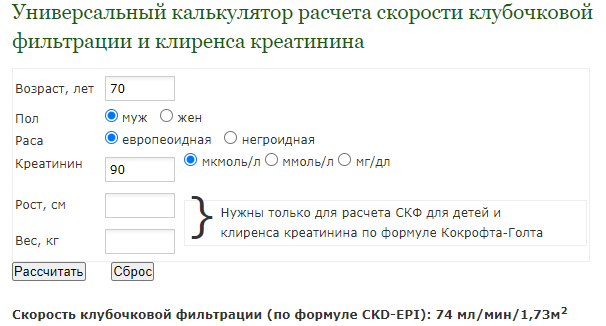
Существует и еще один нюанс: когда мы оцениваем противопоказания к применению антикоагулянтов, следует учитывать не скорость клубочковой фильтрации, а клиренс креатинина, а они рассчитываются уже по другой формуле, Кокрофта-Голта, в итоге при том
же самом возрасте и уровне креатинина можно получить другие значения, а от этого будет зависеть доза антикоагулянта и вообще правомочность его назначения.
Возьмем еще один показатель — ферритин. Его снижение будет говорить о дефиците железа. В бланке лабораторных анализов указан референтный интервал 10-120 мкг/л для женщин и 20-250 для мужчин.
Похоже, составители этих бланков не следят за текущими изменениями в понимании дефицита железа и не знают, что в настоящее время по пересмотренным данным
Американской гастроэнтерологической ассоциации о дефиците железа следует говорить в случаях, когда ферритин ниже 45 мкг/л.
Причем этому пересмотру уже четыре года. Что будет, если мы проигнорируем ферритин 15 мкг/л у женщины?
Вполне возможно, она будет продолжать испытывать повышенную утомляемость и снижение работоспособности, сонливость, а ее кожа, ногти и волосы будут не в идеальном состоянии.
Конечно, не только лишь железо отвечает за эти симптомы. Но железо может вносить в их существование ощутимый вклад, который нельзя игнорировать — по незнанию ли, или по убеждению.
Следующий показатель, который мы разберем — это СРБ (С-реактивный белок). Когда-то его определяли полуколичественно, выражая его концентрацию в виде крестов — от одного до четырех.
Потом стали измерять количественно, выражая в мг/л. Так можно было выявить значительные его повышения, сопутствующие воспалительным заболеваниям, прежде
всего острым (например, пневмония или ангина), но также и хроническим воспалительным (например, ревматоидный артрит).
Долгое время уровни СРБ ниже 5 мг/л считались «нормальными». В дальнейшем, по мере накопления данных, полученных высокочувствительным методом, позволяющим измерять
очень низкие уровни СРБ, вплоть до 0,3 мг/л, оказалось, что иметь СРБ в диапазоне 2-5 мг/л тоже плохо, т.к. это увеличивает риск сердечно-сосудистых осложнений, связанных с атеросклерозом.
В исследовании JUPITER как раз отбирались люди с СРБ выше 2,0 мг/л и им назначался статин для профилактики. В итоге снизились не только ХС ЛПНП и СРБ, но и частота сердечно-сосудистых катастроф снизилась на 42%.
В то же время до сих пор в бланках лабораторных анализов указан референтный интервал для СРБ <5,0 мг/л.
Однако более серьезные данные говорят о том, что уровень вчСРБ <1 мг/л связан с низким риском сердечно-сосудистых заболеваний, а уровень СРБ >3 мг/л — с высоким их риском.
Такие же «тонкости» имеются в оценке и многих других показателей — натрийуретических пептидов, Д-димера, МНО и так далее.
Эту статью я написал просто для понимания того, что медицина — несколько более сложное дело, чем это может показаться на первый взгляд, и хороший врач отличается от плохого (и
от дилетанта, который любит поучать врачей), прежде всего тем, что знает массу нюансов о каждом физиологическом параметре, важном для его специальности.